En pandemia, las unidades de Neonatología en Argentina debieron adaptarse a la nueva realidad. También tuvieron que hacerlo las personas que dieron a luz estos meses.
Equipos de monitoreo, incubadoras, respiradores y cualquier otra aparatología imaginable. Sonidos de alarmas, voces de médicas y médicos, de enfermeros y enfermeras, dando y recibiendo órdenes. Luces. Muchas luces, que, si bien se las intenta atenuar, están prendidas de día y también de noche. El área de Neonatología de un hospital es un mundo extraño, desconocido para muchas personas. Allí van principalmente aquellos bebés que, ansiosos por llegar al mundo, nacen antes de tiempo (previo a las 37 semanas de gestación).
Lo que nunca se imaginaron, sus padres aún menos, es que este año una pandemia les daría la bienvenida y que en la Neo varias cosas habrían cambiado.
¿Cómo es tener a tu bebé en neonatología durante una pandemia? “Y, es fuerte”, dice Daniela Echegaray, de la ciudad de Azul, provincia de Buenos Aires, y suelta un resoplido. Como ella, miles de personas gestantes iniciaron la aventura de tener una hija o hijo en un mundo que conocían. Luego, debieron dar a luz en un mundo totalmente diferente.

Según los últimos datos de la Dirección de Estadística e Información de Salud (DEIS), del Ministerio de Salud de Nación, en 2018 se registraron 685.394 nuevos nacimientos, de los cuales 60.501 fueron prematuros, es decir, antes de las 37 semanas.
En marzo del 2020, cuando los primeros casos de coronavirus empezaron a ser detectados en Argentina, las unidades de neonatología de todo el país se revolucionaron. El temor por lo desconocido, la falta de información sobre el asunto y la rapidez con la que todo avanzaba, generaron un clima vertiginoso tanto para los padres como para los médicos.
“El primer tiempo fue de mucha incertidumbre y los primeros protocolos en CABA nos indicaban la separación del recién nacido y su madre como una medida de cuidado, de prevención”, cuenta María Aurelia González, coordinadora del Equipo de Salud Mental de la Unidad de Cuidados Especiales de Neonatología de la Maternidad Sardá. Y agrega: “Por esto de disminuir la circulación, muchas mujeres tuvieron, en el inicio de la pandemia, una situación muy lejos de la esperada, lejos de la situación feliz”.
El artículo 4° de la ley N° 25.929 “Parto Humanizado”, reglamentada en 2015, establece que los servicios de internación neonatal, inclusive en sus áreas de terapia intensiva “deberán brindar acceso sin restricciones para la/s madre/s y/o el/los padre/s del/la recién nacido/a, permitiendo el contacto físico”. Además, plantea que se debe facilitar el acceso a otros familiares directos y/o acompañantes que la madre disponga.
“Por eso, el temor cuando llegó la pandemia fue el retroceso de estos derechos que ya habíamos adquirido”, dice González.

Sin embargo, con el paso del tiempo y con el fundamental aporte de diversas investigaciones, aunque no concluyentes, también de asociaciones civiles y de hospitales, se pudieron adquirir ciertas evidencias que apaciguaron bastante el panorama y permitieron a los profesionales de las unidades neonatales aprender a convivir y trabajar con el virus.
Según el informe “Estrategias para la atención en la UCIN del recién nacido hijo de madre con sospecha o confirmación de la enfermedad” del Ministerio de Salud: “Los estudios disponibles a la fecha sobre embarazadas afectadas por COVID-19 no son concluyentes respecto a la transmisión vertical (antes, durante o después del parto por lactancia materna). Se han reportado casos aislados de transmisión vertical, pero tanto las muestras utilizadas como los métodos diagnósticos más adecuados aún no han sido validados. Tampoco se ha demostrado que exista una asociación entre la COVID-19 materna y el parto prematuro”.
Además, si bien existen algunos informes de recién nacidos que se enfermaron gravemente a causa de COVID-19, la mayoría de ellos que dieron positivo “pueden ser asintomáticos o presentar síntomas leves a graves”, de acuerdo con el anterior reporte. La transmisión vertical es la transmisión de una infección u otra enfermedad de la madre a su hijo.
Cada sanatorio es un mundo
De todas maneras, y a pesar de las evidencias obtenidas este tiempo, la situación no es igual para todos y cada Neo, dependiendo el centro o sanatorio, tiene sus propias formas de hacer las cosas.
Algunos optaron por no restringir el ingreso ni de la persona gestante ni de su acompañante para que puedan ver a sus bebés. Otros, en cambio, establecieron protocolos más estrictos, con horarios específicos de visita y limitaciones en el ingreso de alguna de las dos personas, en caso de que fueran dos los responsables a cargo.
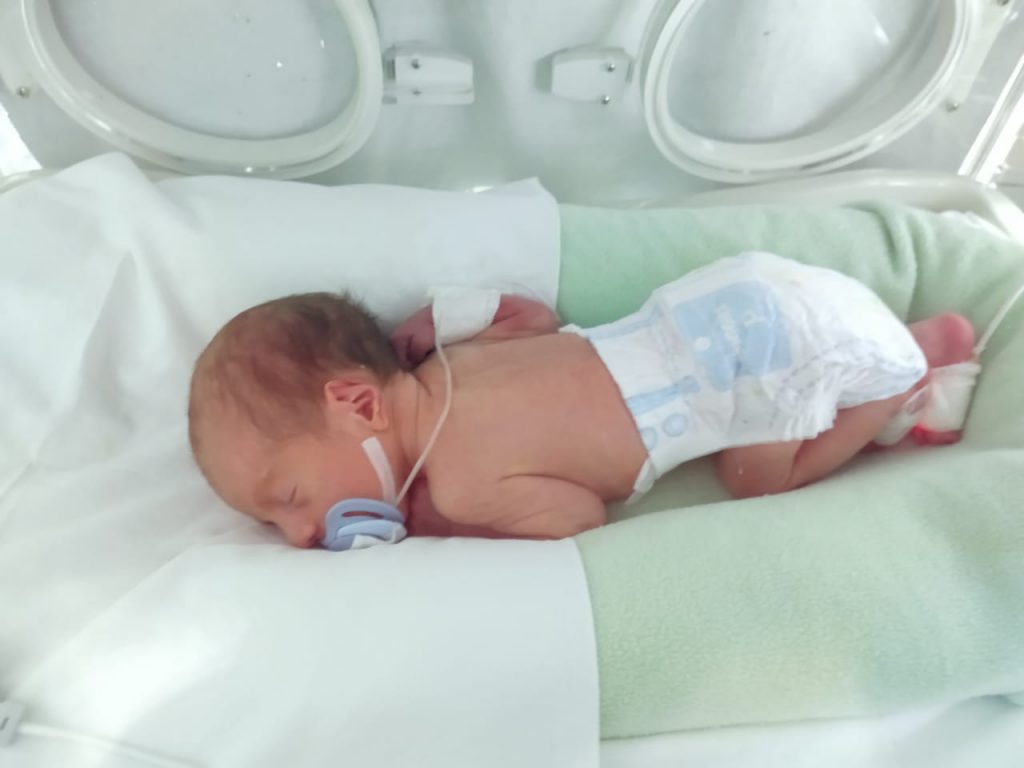
“Mi marido pudo entrar al hospital y verlo por 5 minutos. Pero luego de eso no pudo ver más al nene. Solo permitían entrar a neonatología a la mamá. Al tiempo habilitaron a los papás, pero solo los domingos por una hora”, cuenta Daniela Echegaray, quien en agosto tuvo a su hijo prematuro y debió pasar 15 días en neonatología. “Y la mamá también entraba con horarios, más de una hora no podías estar”, agrega.
De todas formas, Guillermo Colantonio, jefe de neonatología del Sanatorio Finochietto, explica que hay cuestiones que sí funcionan de manera similar en todos los centros, como los elementos de protección personal que deben usar los médicos y de las personas que ingresan a la unidad neonatal (barbijos quirúrgicos, batas, incluso antiparras). En muchos casos, estos elementos se entregan a los progenitores antes de ingresar a la sala donde se están los bebés. “Pero después la decisión de cómo circulan los familiares, difiere en cada sanatorio”, afirma el especialista.

En el Finochietto, por ejemplo, la situación fue diferente. “Lo que cambió es la no permanencia de los dos padres en conjunto, en simultáneo al lado del bebé. Lo hicimos para disminuir la circulación de padres o de personas que venían desde la calle dentro de la unidad”, detalla Colantonio. En este caso, ambas personas podían entrar en los horarios y el tiempo que quisieran, solo que debían hacerlo por separado.
Por otra parte, las visitas de los abuelos y de los hermanos o hermanas, quedaron suspendidas por completo. “El/la acompañante deberá permanecer con barbijo quirúrgico y con las medidas de protección adecuadas, no podrá desplazarse por la institución sin ser, a su vez, acompañado y será el mismo y único acompañante de la paciente durante toda la internación”, se detalla en el informe antes mencionado del Ministerio de Salud. Esta situación, que se repite en todos los hospitales del país, llevó a que el envío de vídeos y fotos sea lo que mantuviera vigente el contacto.
Sofia Sorquino también fue mamá en pandemia y tuvo a su hijo en neonatología, en su caso, durante 38 días. Su situación fue similar a la de Daniela Echegaray. “Nosotros esos días o estábamos yendo o estábamos volviendo del hospital, nada más”. También debió respetar ciertos horarios para visitar a su hijo, y su marido no pudo tocarlo hasta pasados los 38 días.

Reducir al mínimo el movimiento de personas dentro de los hospitales fue y continúa siendo el principal argumento para el establecimiento de estas medidas. Guillermo Colantonio menciona un detalle no menor: “El cuidado es muy importante porque el riesgo también está en que los que entran nos contagien a nosotros, no solo en que nosotros contagiemos a los bebés”.
Cuando los abrazos y caricias no se negocian
“Los padres en neonatología no son visitas, son participantes activos en el cuidado de sus hijos durante la internación”, afirma la médica especialista González. Esta fue la visión que se intentó mantener en muchas unidades neonatales del país, aunque no en todas, durante todos estos meses de pandemia y forma parte de un modelo de trabajo llamado Maternidades centradas en la familia (MCF).
Las MCF representan un cambio de enfoque respecto de la atención neonatal: redefine a los progenitores como los verdaderos “dueños de casa” en donde nacen y se asisten personas recién nacidas. Con este modelo, la asistencia deja de basarse exclusivamente en la tecnología, y da paso a una asistencia más humanizada con la presencia y participación constante de los padres.
Por esta perspectiva y modo de trabajo, en muchas áreas de neonatología del país la contención, las caricias, los besos, los abrazos y el contacto piel a piel entre el bebé y sus padres nunca se limitaron.
Así lo explica la doctora González: “El abrazo, el tocar es fundamental en el cachorro humano. El contacto físico en general produce una mayor secreción de oxitocina y esto es uno de los modos del manejo no farmacológico del dolor. Los bebitos en Neo están muy expuestos a estímulos estresantes: la luz, el ruido, la exposición, los pinchazos. Entonces el abrazo, el estar piel a piel, la caricia, el contener, ayuda a regular el sistema nervioso autónomo del bebé y contribuye enormemente al bienestar integral y a la organización del neurodesarrollo”.

El contacto físico con los bebés es importante y el consenso que existe respecto de eso es innegable. De todas formas, muchos médicos hacen énfasis en el hecho de que no tenerlo durante cierto periodo de días está lejos de causar un daño irreparable en el bebé. Esa falta de contacto que la pandemia pudo haber ocasionado en algún caso, se recupera. Hay mucho tiempo y oportunidades para reparar eso.
Además, los bebés que se encuentran en la Neo cuentan con 10 derechos fundamentales, los cuales se empezaron a trabajar en 2010. A través de estos se busca garantizar la protección y el buen cuidado del bebé que debe permanecer en la unidad neonatal. Algunos de estos derechos son: la familia debe recibir información y participar en la toma de decisiones, el bebé debe ser acompañado por su familia todo el tiempo, las personas que nacen de parto prematuro tienen el mismo derecho a la integración social que las que nacen a término, entre otros.
Frente a este evento estresante, para muchos, de dar a luz y luego tener a tu bebé en un ambiente desconocido durante una pandemia, la psicóloga clínica María Aurelia González propone que las instituciones creen puentes.
Cuando en muchos casos la pandemia significó una barrera en la vinculación entre los padres y su bebé, González plantea que el acompañamiento, la comunicación y el brindado de información sean constantes durante la internación del recién nacido. “Armar puentes, desde adentro de la institución a un mundo que aparece como siempre peligroso”, afirma la doctora.
Foto de tapa: Pixabay

